Avec Camille Choinière
Marie-Eve et Maripier discutent du périnée avec la physiothérapeute Camille Choinière.
Elles explorent ce muscle souvent négligé, pourtant crucial pour le soutien du bassin.
Camille explique comment la rééducation périnéale aide à résoudre divers problèmes, des fuites urinaires aux douleurs pelviennes.
Découvrez comment prendre soin de votre périnée, des jeunes enfants aux personnes âgées, et pourquoi il est essentiel de ne pas ignorer ces symptômes souvent tabous.
Dans une deuxième partie, Camille a éclairé le sujet avec des conseils pratiques, comme l’importance de l’exercice du stop pipi et la manière de gérer les problèmes comme les fuites urinaires et la diastase. Ils ont aussi évoqué les mythes autour de la physiothérapie périnéale et comment les séances peuvent être adaptées à chaque besoin.
Prêt à découvrir les secrets pour un périnée en pleine forme?
Avec Catherine Apinis
En avançant en âge, il peut être parfois plus difficile de trouver le sommeil rapidement, ou encore d’avoir des nuits réparatrices. La quantité et la qualité de notre sommeil peuvent notamment avoir une influence sur la récupération à la suite de blessures.
Dans sa chronique santé physique cette semaine, Catherine Apinis, physiothérapeute à la clinique Atlas de Granby et chargée de cours à l’Université de Sherbrooke, donne quelques trucs pour optimiser le sommeil.
Avec Antoine Laramée et Alexia Coulombe-Lévêque
Dans cet épisode de Parlons Douleur, nous accueillons Antoine Laramée et sa collègue Alexia Coulombe-Lévêque (voir épisode 24). Antoine est physiothérapeute de formation et a complété une maitrise en recherche en sciences de la santé. Il est présentement enseignant à l’école de réadaptation et au microprogramme de gestion avancée de la douleur de l’Université de Sherbrooke. Il travaille également comme physiothérapeute, et est codirecteur du service de douleur chronique chez Physio Atlas, avec sa collègue Alexia Coulombe-Lévêque.
Antoine nous parlera de son approche en physiothérapie pour le traitement de la douleur chronique, et nous présentera le programme de gestion de la douleur chronique qu’Alexia et lui ont mis sur pied.
Avec Carolanne Gariépy
Rires contagieux, physiothérapie, positionnement de vélo et voyage au coeur de la plus légendaire des équipes professionnelle de descente, avec Carolanne Gariépy, physio de l’équipe Commencal Muc-Off.
Avec Carolanne Gariépy
Dans cet épisode, Guillaume Coutu, Fondateur de Physiovélo, discute avec Carolanne Gariépy, physiothérapeute de l’équipe de vélo de montagne COMMENCAL / MUC-OFF.
La période entourant la grossesse est généralement accompagnée de plusieurs bonheurs et beaux moments. Malheureusement, chez certaines femmes, des conditions douloureuses peuvent apparaitre et brimer sérieusement la qualité de vie, les empêchant de profiter de ce moment heureux. Bien sûr, en devenant enceinte, nous nous attendons normalement à ressentir certaines douleurs, mais les douleurs durant la grossesse peuvent nous surprendre. Heureusement, des solutions souvent simples existent pour retrouver notre confort.
Voici quelques situations de douleur fréquentes durant la grossesse et des pistes de solution pour vous aider si vous en êtes souffrante :
Les maux de dos et les douleurs pelviennes
Environ 60% des femmes souffriront de douleurs lombaires ou pelviennes (ou les 2!), avec ou sans atteinte du nerf sciatique, durant leur grossesse. En général, ces douleurs débutent au début du 2e trimestre. Le fait d’avoir déjà eu de la douleur avant la grossesse ou lors des grossesses précédentes, ainsi que le gain de poids, sont des facteurs prédisposants. Il est important de noter que de ce nombre, 9% présentent des symptômes aïgus et 24,7% des femmes continueront de souffrir de ces douleurs une fois la grossesse terminée. Il est donc impératif d’intervenir rapidement, durant la grossesse, pour éviter que la situation ne se prolonge. Heureusement, des interventions efficaces peuvent régler définitivement le problème.
Les douleurs lombaires et pelviennes sont possiblement causées par le changement postural important subi durant la grossesse : augmentation de la laxité ligamentaire, augmentation de la courbure au bas du dos et augmentation rapide du poids à l’abdomen entrainant un déplacement du centre de gravité. D’autres causes, par exemple une diminution du contrôle neuro-musculaire, peuvent entretenir la problématique.
Plusieurs interventions sont possibles pour soulager ses douleurs. Cependant, il n’y a actuellement pas de consensus scientifique. L’exercice (en piscine ou non) ainsi que la physiothérapie, l’ostéopathie et l’acupuncture semblent être des avenues efficaces. Vous pourriez essayer les exercices suivants :
https://naitreetgrandir.com/blogue/2014/09/17/grossesse-3-exercices-pour-diminuer-les-douleurs/
À la maison, une application de chaleur locale et les massages peuvent aussi aider à soulager les symptômes. Une physiothérapeute en rééducation pelvi-périnéale pourra aussi vous aider à trouver les exercices adaptés à votre condition, particulièrement si votre douleur est très intense ou si vous avez déjà souffert de maux de dos dans le passé. En plus de vous aider avec les douleurs lombo-pelviennes, la physiothérapeute en rééducation pelvi-périnéale, évaluera la fonction de votre périnée dans sa globalité pour prévenir et traiter les problématiques d’incontinence et préparer votre bassin à l’accouchement.
Difficulté d’évacuation des selles et les hémorroïdes
Sujet moins glamour s’il en est un, la difficulté à évacuer les selles est malheureusement une complication fréquente de la grossesse. En raison des changements hormonaux et éventuellement de la morphologie, le transit intestinal ralentit, entraînant des selles moins fréquentes et plus difficiles à expulser. Une pression répétée sur le plancher pelvien, par l’effort quotidien pour expulser les selles, combinée aux changements du système circulatoire et de la congestion dans le petit bassin peut entraîner à son tour une autre complication plutôt déplaisante : les hémorroïdes. Pour éviter tout cela, il faut évidemment adopter une diète riche en fibres et bien d’hydrater. L’activité physique régulière et la respiration diaphragmatique peuvent vous aider. De plus, mettre les pieds sur un petit banc pour reproduire la position accroupie lors de son passage à la toilette, facilite l’expulsion des selles en suivant la physionomie naturelle de ce geste.
Pour une vidéo plutôt rigolote qui explique bien comment la position influence l’expulsion : https://www.youtube.com/watch?v=YbYWhdLO43Q
Si les problèmes persistent malgré ces conseils, une physiothérapeute en rééducation pelvi-périnéale pourrait vous aider à cibler les mécanismes qui entretiennent cette difficulté d’évacuation des selles et vous aider à trouver une solution.
Les varices et l’enflure
Il est intéressant de savoir que durant le 1er trimestre, le volume sanguin de la maman augmente de 40% et va demeurer ainsi jusqu’à l’accouchement. Cela fait beaucoup de liquide à gérer! En ajoutant l’effet de la gravité, en position debout, ceci va causer une augmentation de pression veineuse au niveau des membres inférieurs et du petit bassin, entraînant des varices et de l’œdème (communément appelée enflure), ce qui peut être source de douleur au niveau des jambes et même de la vulve. Cet œdème aux extrémités peut aussi entraîner une compression de certains nerfs périphériques, causant des désagréments, par exemple un syndrome du tunnel carpien. L’activité cardio-vasculaire, le port de vêtements compressifs (bas support), l’application de compresses froides et le changement de position (diminuer position debout, surélever les jambes) peuvent aider cette condition.
En bref, il ne faut pas ne pas hésiter à briser les tabous entourant les inconforts possibles de la grossesse pour avoir du soutien et des conseils appropriés et ainsi maintenir une qualité de vie optimale.
L’équipe des physiothérapeutes de Physio Atlas+

Références :
Dumoulin, Chantal 2011 Avant et après bébé, exercices et conseils, Collection du CHU Sainte-Justine pour les parents.
Liddle SD, Pennick V.Interventions for preventing and treating low-back and pelvic pain during pregnancy. Cochrane Database of Systematic Reviews 2015, Issue 9. Art. No: CD001139.DOI: 10.1002/14651858.CD001139.pub4.
Implication de l’articulation sacro-iliaque
Les douleurs lombaires est l’une des raisons de consultation la plus importante dans le domaine médical. Il est d’autant plus indispensable de bien les classifier et ainsi offrir les traitements les plus adéquats. Ainsi, sera présenté dans cet article, l’implication particulière de l’articulation sacro-iliaque dans les douleurs lombaires et autres symptômes plus spécifiques.
Anatomie
L’articulation sacro-iliaque coïncide à la jonction entre le sacrum et l’iliaque. Le sacrum est le prolongement de la colonne vertébrale et se situe entre la 5e vertèbre lombaire et le coccyx. L’iliaque correspond au bassin en soit, s’articulant alors avec le sacrum et la hanche (grand trochanter). Cette articulation offre très peu de mouvement, seulement quelques degrés, mais si importante pour la marche et le passage de la position assise/debout.
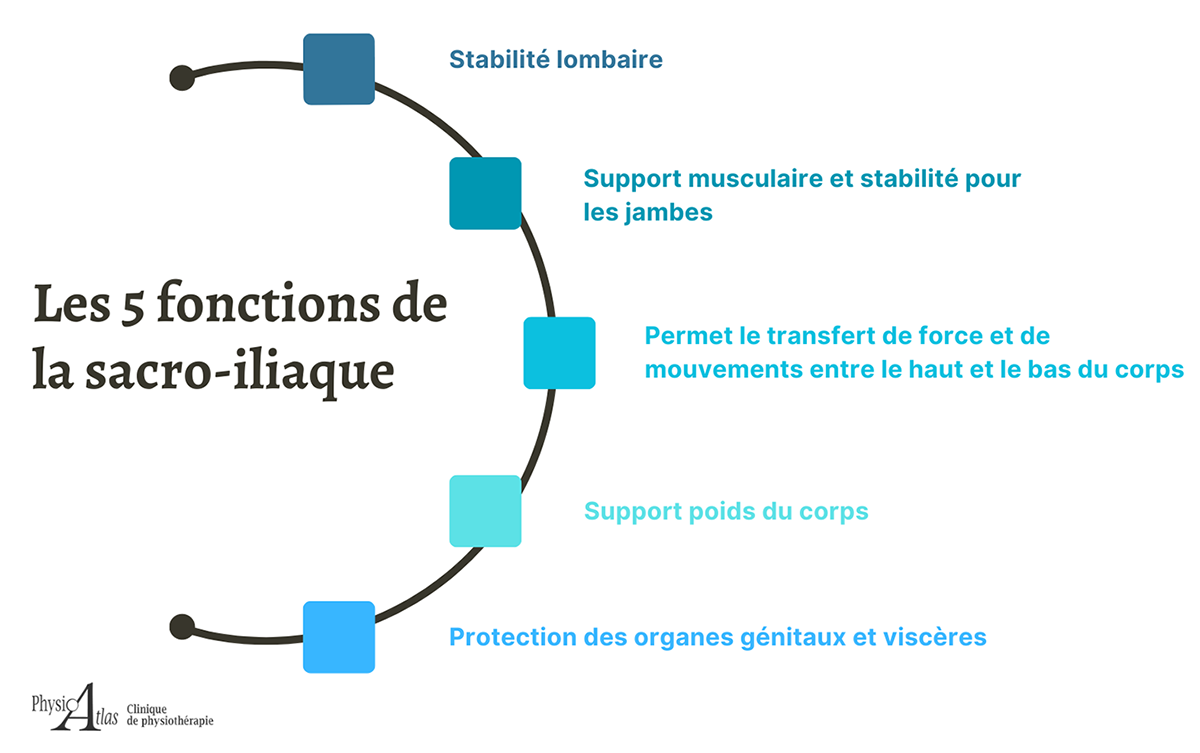
Fonctions de la Sacro-Iliaque
- Stabilité lombaire
- Support musculaire et stabilité pour les jambes
- Permet le transfert de force et de mouvements entre le haut et le bas du corps
- Support poids du corps
- Protection des organes génitaux et viscères
Signes et symptômes
- Douleur locale bas du dos près de la fesse
- Douleur dans l’aine
- Douleur à la hanche ou bord postérieur de la cuisse.
Pathologies possibles
Hypermobilité (instabilité)
Cette dysfonction est souvent observée chez les femmes enceintes (secondaire aux changements hormonaux) par la présence d’hyperlaxité générale. La douleur peut aussi faire suite à un traumatisme ou microtraumatismes de manière répétée. Un simple mouvement dans la vie quotidienne peut alors être douloureux : se pencher vers l’avant, se retourner dans le lit, marche, position accroupie ou soulèvement de charges.
Hypomobilité (blocage)
Cette dysfonction est l’inverse de la précédente, mais peut être secondaire à une hypermobilité. Effectivement, le fait qu’une articulation ait trop de mouvement, cela augmente le risque de blocage. Ainsi, l’hypomobilité est caractérisée par une limitation du mouvement. L’apparition des symptômes peut être progressive, soudaine ou traumatique. Les mouvements brusques en torsion/rotation, une chute sur les fesses ou un accident de voiture peuvent causer une fixation de l’articulation. La douleur sera augmentée par la marche, les changements de position et les positions statiques prolongées.
Sacro-iliite
Cette condition correspond à une inflammation de l’articulation sacro-iliaque. Elle peut être secondaire à une maladie chronique telle que la spondylarthrite ankylosante. Dans d’autres circonstances, elle peut être secondaire à une forte sollicitation répétée en raison d’une prise de poids telle que lors de la grossesse. Une infection ostéo-articulaire peut aussi être la source de cette inflammation. Finalement un traumatisme directement au bassin ou à la colonne vertébrale peut engendrer ce type de dysfonction à la sacro-iliaque.
Conclusion
L’articulation sacro-iliaque a beaucoup d’interactions avec les structures qui l’entourent (hanches, colonne vertébrale, membres inférieurs). La biomécanique de cette articulation est grandement affectée par une blessure, alignement et/ou déconditionnement de l’une ou l’autre de ces structures, sans compter l’implication hormonale. Ainsi, une évaluation en physiothérapie spécifique n’est pas négligeable pour bien traiter ce type de condition. Souvent, une articulation qui est peu ou pas assez connue.
Autres chroniques pertinentes :
Quelques définitions
Il est d’abord important de définir le terme ENTORSE, qui est un mot très souvent utilisé. Cette pathologie correspond à l’étirement avec ou sans déchirure des LIGAMENTS.
Les ligaments assurent la stabilité PASSIVE des articulations. Ils permettent de préserver l’alignement de celles-ci lors des mouvements, qui eux sont induits par les muscles. Les ligaments ont des propriétés visco-élastiques, c’est-à-dire qu’ils ont la capacité de se déformer/s’étirer (viscosité) et de reprendre leur forme (élasticité). Comparativement au tendon, leur capacité élastique est moindre. Donc à un certain degré d’étirement, il y a un point de ‘’rupture’’. Il y a alors étirement permanent du ligament, voire déchirure si au-delà de ce point.
Il y a risque d’entorse lorsqu’il y exagération du mouvement (au-delà de sa capacité normale). Cela peut être provoquée par une vitesse ou une charge excessive telle que dans un accident (accident de voiture ou de sport). Une position maintenue à la limite de la normale peut également conduire à l’étirement prolongé du ligament.
Il existe 3 grades d’entorse :
Grade 1 : étirement
Grade 2 : déchirure partielle
Grade 3 : déchirure complète
Mécanismes de blessures
Il est fréquent de rencontrer ce type de blessure dans les sports nécessitant des accélérations et des changements de directions rapides. Ajoutons à cela des contextes de terrains instables et inégaux et nous avons la situation parfaite pour provoquer une entorse de cheville (ex. : randonnée en montagne, course en trail, tâches dans la cours arrière, marche/course dans le sable).
La plus fréquente à la cheville est une entorse en inversion, c’est-à-dire quand le pied tourne vers l’intérieur.
Manifestations cliniques
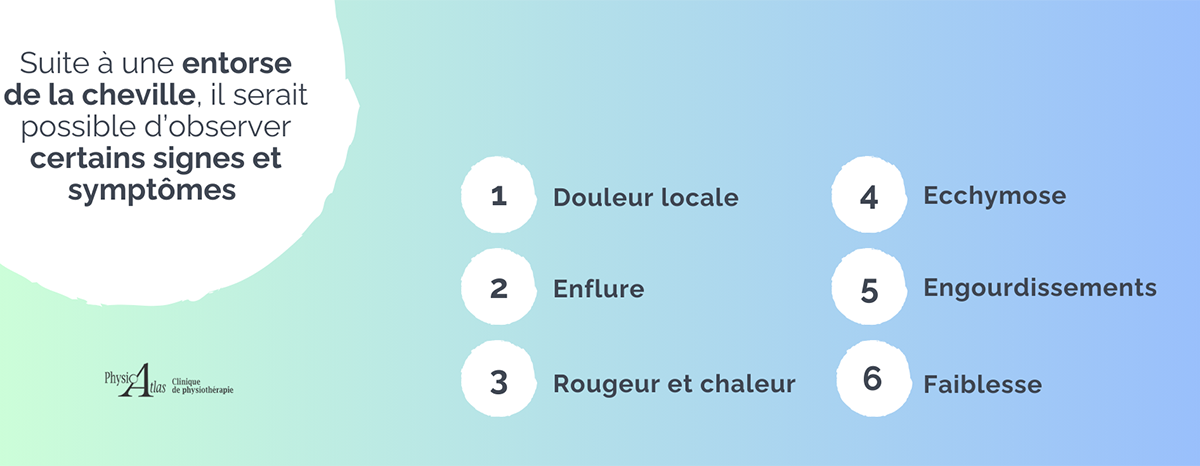
Suite à une entorse de la cheville, tout dépendant du grade bien évidemment, il serait possible d’observer certains signes et symptômes :
- Douleur locale avec difficulté à mettre du poids sur la cheville;
- Enflure;
- Rougeur et chaleur;
- Ecchymose locale ET plus étendue (pied, extérieur de la jambe, talon);
- Engourdissements;
- Faiblesse.
Quelques dommages collatéraux
Il est habituel de voir, au-delà de l’atteinte ligamentaire, des lésions supplémentaires qui accompagnent l’entorse de cheville elle-même. En voici quelques exemples :
- Déchirure partielle des tendons (fibulaires/péroniers);
- Fracture par arrachement;
- Irritation d’un nerf.
Traitements
Dans un premier temps, il est important d’appliquer le principe PEACE & LOVE, un concept précédemment décrit dans l’une de nos chroniques.
Il est ensuite pertinent d’évaluer plus précisément l’entorse et les autres atteintes possibles. De manière générale, une entorse de cheville sera traitée en physiothérapie par les différentes modalités suivantes :
- Drainage de l’enflure par du massage;
- Relâchement musculaire des tensions environnantes;
- Ultrasons;
- Taping ;
- Exercices de mobilité, flexibilité, renforcement et équilibre;
- Éducation sur la gestion de la douleur et de la blessure, puis sur le retour progressif à l’activité.
Bien qu’une entorse puisse sembler banale, il est important de l’adresser rapidement. Une prise en charge précoce en physiothérapie favorise la guérison plus rapide, mais surtout, limite les séquelles et les risques de récidives. Par leurs conseils et leurs exercices, les physiothérapeutes sauront vous outiller et vous remettre sur pied!
Le vélo de montagne a gagné en popularité dans les dernières années. Les adeptes et terrains sont très variés, ce qui implique donc des habiletés physiques et techniques toutes aussi différentes. Par exemple, certaines montées sont plus exigeantes et les descentes demandent une bonne maitrise du vélo.
Lors de la pratique, plusieurs auront des inconforts et penseront à tort qu’il est normal d’être inconfortable sur le vélo. Parfois, les blessures surviennent suite à une chute, mais également avec la répétition du mouvement de pédalage sur de longues périodes. Malgré le fait que le vélo de montagne offre d’emblée une position plus relâchée que sur le vélo de route et un changement de position plus fréquent, les pressions appliquées aux mains, sur la selle et aux jambes sont significatives. De plus, le vélo de montagne demande au cycliste de recourir à d’importantes forces pour monter les pentes de façon efficace.
Saviez-vous qu’en plus d’augmenter votre confort sur le vélo, le positionnement cycliste en physiothérapie vous permet d’être plus performant dans les montées et plus sécuritaire dans les descentes? Peu importe le niveau de forme physique et vos habiletés techniques, un vélo de la bonne grandeur et un positionnement adéquat feront de vous un meilleur cycliste!
Par exemple, le positionnement de la chaussure permet un meilleur transfert d’énergie et optimise la charge aux différentes articulations de la cheville et du genou. Une selle bien ajustée augmente la stabilité sur le vélo et favorise le travail dans les montées. Une distance adéquate entre la selle et le guidon aide à avoir une prise ferme et sécuritaire vous permettant d’engager les virages avec confiance.
Les physiothérapeutes offrant le service de positionnement sur vélo chez Physio Atlas seront à l’écoute de vos besoins et sauront optimiser le positionnement du vélo à votre pratique. N’oubliez pas que c’est le vélo qui s’ajuste au cycliste, et non l’inverse. La saison approchant à grands pas, le positionnement est LA façon d’améliorer votre confort, vos performances et votre plaisir.

Il est commun de penser que la douleur a un aspect physique, mais qu’elle soit aussi «dans notre tête». Les croyances veulent qu’on puisse moduler la douleur selon notre état d’esprit ou notre volonté. Mais qu’en est-il vraiment ?
Le cerveau, un ordinateur extraordinaire, avec quelques défauts
En fait, c’est à la fois vrai et faux. Le cerveau est une machine incroyable qui a le pouvoir d’envoyer des commandes d’action et de sensation à tout le corps. Sa fonction : contrôler et protéger. Il est aux commandes de vos muscles, ce qui vous permet de marcher, de bouger, de sourire et de parler. Ces actions sont possibles, car le cerveau reçoit des informations de l’extérieur (son environnement immédiat) qu’il analyse et intègre pour ainsi y réagir.
Nous avons 5 sens soit l’odorat, l’ouïe, le goûter, la vue et le toucher. Lorsque le corps a une blessure, un système d’urgence, que nous appelons l’inflammation, s’installe. Le cerveau ordonne alors la gestion de l’urgence par l’envoi de médiateur chimique pour contrôler l’inflammation et ainsi favoriser la guérison. Un processus normal de protection.
Le cerveau ne fait pas vraiment la différence entre les douleurs physiques et psychologiques. Par exemple, le stress amènera une respiration plus rapide, une contraction musculaire soutenue (par exemple : des muscles trapèzes), des expressions faciales particulières et une fréquence cardiaque élevée. Cela met le corps dans un contexte similaire à une blessure physique. Le cerveau envoie alors des signaux comparables, sans vraiment différencier l’élément déclencheur.
L’environnement social, pas à négliger
Si nous reprenons le concept que notre cerveau recueille les informations de notre environnement pour y répondre, les contextes et les situations dans lesquels nous évoluons peuvent grandement influencer la création et/ou l’aggravation des douleurs.
Prenons l’exemple d’une personne en arrêt de travail dont la relation avec l’employeur est très tendue ou qu’il a une appréhension importante de se blesser de nouveau en reprenant le travail. Le cerveau perçoit une situation de danger, créant ou accentuant des réactions corporelles de protection. Pour contrôler la menace, il enverra des médiateurs chimiques semblables à la blessure physique d’origine.
Prenons l’exemple contraire d’une personne qui a une relation « saine » avec la douleur, par exemple quelqu’un qui se blesse en faisant un sport qu’il aime. Lorsqu’il ressent une augmentation de douleur suite à une nouvelle activité ou un nouvel exercice, il perçoit un progrès et peut même en ressentir un « plaisir ». Le cerveau, ne faisant pas la différence, va envoyer des substances chimiques de soulagement de douleur telles que perçues après un sport (endorphine, adrénaline).

Tout est une question de perception
Les études démontrent l’importance de l’environnement psychosocial dans la présentation de la douleur. Il ne faut pas seulement soigner une blessure, il faut aussi traiter la personne, le vécu et les expériences qui viennent avec cette personne. Ceci peut faire toute la différence lorsqu’on parle de récupération et ainsi éviter la chronicisation de la douleur.
Ne sous-estimez jamais votre santé mentale au détriment de votre santé physique, les 2 vont de pair! Il faut en parler, il faut agir pour que votre cerveau réagisse de manière adéquate et en votre faveur.


